

VUELVE A VER INTENSAMENTE
TRANSPLANTE DE CÓRNEA
¿QUÉ ES LA CÓRNEA?
La córnea es una fina membrana transparente que cierra el globo ocular, por delante del iris y la pupila. Cumple múltiples funciones: como ventana transparente del ojo deja pasar las imágenes y actúa como una potente lente para enfocarlas sobre la retina.
¿En qué casos es necesario realizar un transplante de córnea?
Pese a su notable robustez y elasticidad, la córnea puede sufrir alteraciones irreversibles, con disminución o pérdida de la visión de ese ojo. Se suele indicar el trasplante de córnea en casos de patología corneal congénita (distrofias corneales), degenerativa (queratocono avanzado, ectasias secundarias), infecciosa, postquirúrgica o post-traumática.
¿En qué consiste un transplante de córnea?
La intervención consiste en sustituir el tejido corneal dañado por tejido corneal sano obtenido de un donante fallecido.
TIPOS DE TRANSPLANTE
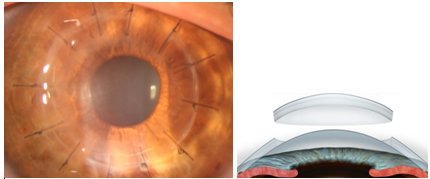
Trasplante corneal penetrante o total (PKP)
La forma clásica de trasplante de córnea o queratoplastia penetrante consiste en recortar la córnea patológica mediante un trépano y sustituirla por un injerto tallado de la córnea donante. Éste se fija en todo su perímetro mediante finas suturas que pueden ser independientes o de tipo continuo y se dejan en posición durante meses o incluso años, hasta que la unión del injerto con la córnea receptora esté consolidada.
Transplante corneal Lamelar Anterior (DALK)
Se emplea en enfermedades de las capas más anteriores de la córnea. Este tipo de transplante sustituye el epitelio, la Membrana de Bowmann y el estroma anterior. Es el que se emplea en Queratocono y cicatrices anteriores de la córnea. La gran ventaja de este transplante es que se reduce mucho la posibilidad de rechazo.
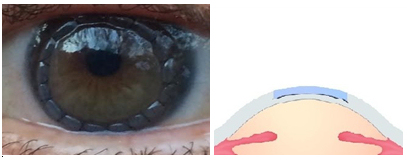
Transplante corneal Lamelar Posterior (DSAEK y DMEK)
Estas técnicas han tenido gran desarrollo en los últimos años. El DSAEK y DMEK sustituyen las capas más posteriores de la córnea. Se emplea fundamentalmente en la enfermedades del endotelio corneal (capa más interna de la córnea). La intervención consiste en sustituir el endotelio, la membrana de Descemet y el estroma posterior mediante un disco de una córnea donante con las mismas capas.
La gran ventaja que tiene esta técnica es que no hay puntos y por tanto no se produce astigmatismo, por lo que la recuperación visual y funcional es muy rápida.

¿Qué ventajas aporta el trasplante laminar?
Las ventajas de la cirugía corneal laminar son múltiples: presenta menor riesgo de rechazo inmunológico, es una técnica menos agresiva pues no se abre el ojo en su totalidad, el postoperatorio es más cómodo y la recuperación visual es más rápida.
¿Cómo se realiza la cirugía?
Se emplea anestesia local o general según los pacientes. La cirugía dura entre 30 y 60 minutos, según la técnica quirúrgica empleada. El paciente deberá acudir durante el primer mes a diversos controles post operatorios.
¿Qué Pronóstico tiene?
El trasplante de córnea suele ser una cirugía de buen pronóstico. Su principal complicación es el rechazo que depende de la respuesta inmunológica propia de cada paciente frente al injerto. Sin embargo las nuevas técnicas quirúrgicas empleadas, el buen cumplimiento terapéutico de los pacientes y los tratamientos actualmente disponibles consiguen un buen control y tratamiento de esta complicación.
Queratoprótesis de Boston (Boston Kpro)
La queratoprótesis de Boston es un dispositivo óptico que va integrado en una córnea transportadora y que se emplea en casos de fracasos de queratoplastias previas en los que la viabilidad de una futura queratoplastia sea mínima. Existen modelos para pseudofaquia y afaquia (Boston KPro tipo I) y un modelo transpalpebral (Boston KPro- II) que se emplea en casos de ojo seco severo y/o gran cicatrización de la superficie ocular.

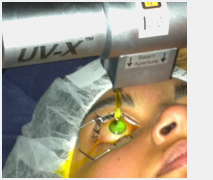
CROSSLINKING
El Crosslinking constituye un tratamiento corneal poco invasivo cuya finalidad es fortalecer y frenar la deformación de la córnea que ocurre en patologías que existe un debilitamiento de la estructura de la córnea, ectasias corneales, la más frecuente es el QUERATOCONO.
¿En qué consiste?
El proceso consiste en saturar el tejido corneal con una vitamina, la riboflavina, la cual estimula la creación de nuevos puentes o uniones entre las largas cadenas del colágeno corneal al ser irradiada con luz ultravioleta a una determinada longitud de onda (UVA 375 nm), y que entrega una energía conocida a una determinada distancia durante un tiempo preestablecido. Logrando así que la fuerza biomecánica del tejido corneal mejore, y el queratocono progresivo o la ectasia puedan ser estabilizados.
Como resultado de lo anterior se logra mejorar la visión en la gran mayoría de los casos, pero sobre todo se consigue mejor tolerancia y facilidad en la adaptación de lentes de contacto. El procedimiento podría ser complementado previa o posteriormente con la inserción de anillos corneales.
¿En qué casos se realiza?
En queratoconos que todavía permiten una buena agudeza visual y que se observa, en exámenes sucesivos, que está progresando. Este tratamiento detiene del avance de la patología en el 95% de los pacientes tratados y mejora su visión en muchos casos. Logrando frenar la progresión del queratocono, que es la principal causa de trasplante de córnea en jóvenes.
Se requiere un examen oftalmológico completo y topografía corneal.
La intervención dura en total 30 minutos. Se realiza con anestesia tópica y es ambulatoria.
El post operatorio suele ser molesto los 3-4 primeros días. La utilización de lentes de contacto terapéuticas y analgésicos pueden reducir las molestias. La visión suele ser algo borrosa los primeros días.
No existen riesgos relevantes.
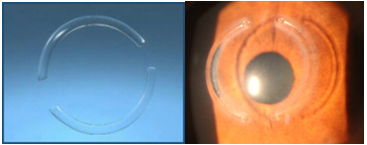
IMPLANTE DE ANILLOS CORNEALES
Cirugía útil para ciertas etapas del queratocono, en la cual se implanta uno o dos segmentos semicirculares de grosor y longitud variable dentro de la córnea para corregir la irregularidad presente, mejorando la adaptación del lente de contacto y secundariamente la visión obtenida.
Son bien tolerados, sin riesgo de rechazo, se realiza en forma ambulatoria y se utiliza anestesia local en gotas.







AV. BALMACEDA 2195 – LA SERENA
